In un’epoca in cui l’attenzione mediatica e politica è catalizzata da minacce emergenti come pandemie virali e biotecnologie militari, la tubercolosi continua a mietere silenziosamente più vittime di molte altre malattie infettive messe in prima pagina.
Secondo l’Organizzazione Mondiale della Sanità, nel 2023 oltre 10,8 milioni di persone hanno contratto la tubercolosi e circa 1,25 milioni sono morte per le sue complicanze, rendendola la principale causa di morte infettiva al mondo (WHO, 2023). Parallelamente, la resistentissima Tubercolosi X (XDR TB), con ceppi spesso incurabili, emerge come una minaccia silenziosa. Nel 2022, il numero di nuovi casi di tubercolosi multiresistente (MDR/RR TB) è stato stimato in circa 410.000, con 160.000 decessi. Di questi, solo il 43% ha potuto accedere a un trattamento adeguato (WHO, 2023). Inoltre, circa il 19% dei casi MDR presentava resistenza anche ai fluorochinoloni, configurando ceppi pre-XDR. In paesi come l’India, la Russia e le Filippine, l’incidenza è altissima, mentre in Europa e negli Stati Uniti i casi XDR restano rari ma monitorati con estrema attenzione (CDC, 2023; ECDC, 2023).
Una mina geopolitica
La Tubercolosi X, dunque, non è solo un rischio sanitario: è una mina geopolitica. La sua diffusione non riguarda soltanto sistemi sanitari fragili ma tocca direttamente gli equilibri globali. Le superpotenze – dagli Stati Uniti alla Cina – si stanno muovendo in ordine sparso nella lotta alla resistenza antimicrobica, spesso mettendo al primo posto la tutela dei propri confini bio-sanitari.
L’India, attuale epicentro della TB-X, si trova al centro di un dilemma: bilanciare esigenze di salute pubblica con la protezione dell’industria farmaceutica locale, una delle più importanti al mondo.
A livello internazionale, i meccanismi di accesso ai nuovi farmaci per la tubercolosi riflettono le stesse diseguaglianze che caratterizzano l’intero sistema della sanità globale. L’uso del bedaquiline e del pretomanid – due dei pochi farmaci efficaci contro le forme MDR e XDR – è limitato da brevetti e vincoli di prezzo. Nonostante regimi terapeutici più brevi ed efficaci siano disponibili in 40 Paesi, nel 2022 solo 175.650 pazienti con MDR/RR TB hanno iniziato un trattamento, pari al 43% dei casi rilevati (WHO, 2023). Per la TB X, i dati sono ancora più allarmanti: il tasso di successo terapeutico globale si aggira intorno al 34%, ben al di sotto del 63% per le forme MDR.

Nel frattempo, la Cina ha fatto leva sulla propria capacità industriale per diventare uno snodo chiave nella produzione di principi attivi, anche attraverso joint venture in Africa e Asia centrale. Questa rete di dipendenze è oggi una forma di influenza diplomatica. India, Brasile e Sudafrica, dal canto loro, guidano un fronte del Sud Globale che reclama un nuovo equilibrio nella distribuzione della proprietà farmaceutica.
I negoziati multilaterali, come quelli ospitati dal del WTO, vedono scontrarsi due visioni opposte: da un lato, la tutela dell’innovazione e della competitività industriale, dall’altro, il principio della salute globale come bene comune. In mezzo, si muovono attori non statali – fondazioni, consorzi umanitari, aziende filantropiche – che cercano di colmare le lacune lasciate dai grandi blocchi. Ma finché la Tubercolosi X non sarà trattata come una priorità collettiva, ogni iniziativa resterà parziale e frammentata. Gli Stati Uniti, che ospitano gran parte dei brevetti, e la Cina, che controlla molte delle catene di produzione, stanno usando la leva farmaceutica come strumento di influenza nei negoziati multilaterali.
Focolai globali attivi: le aree calde della TB-X
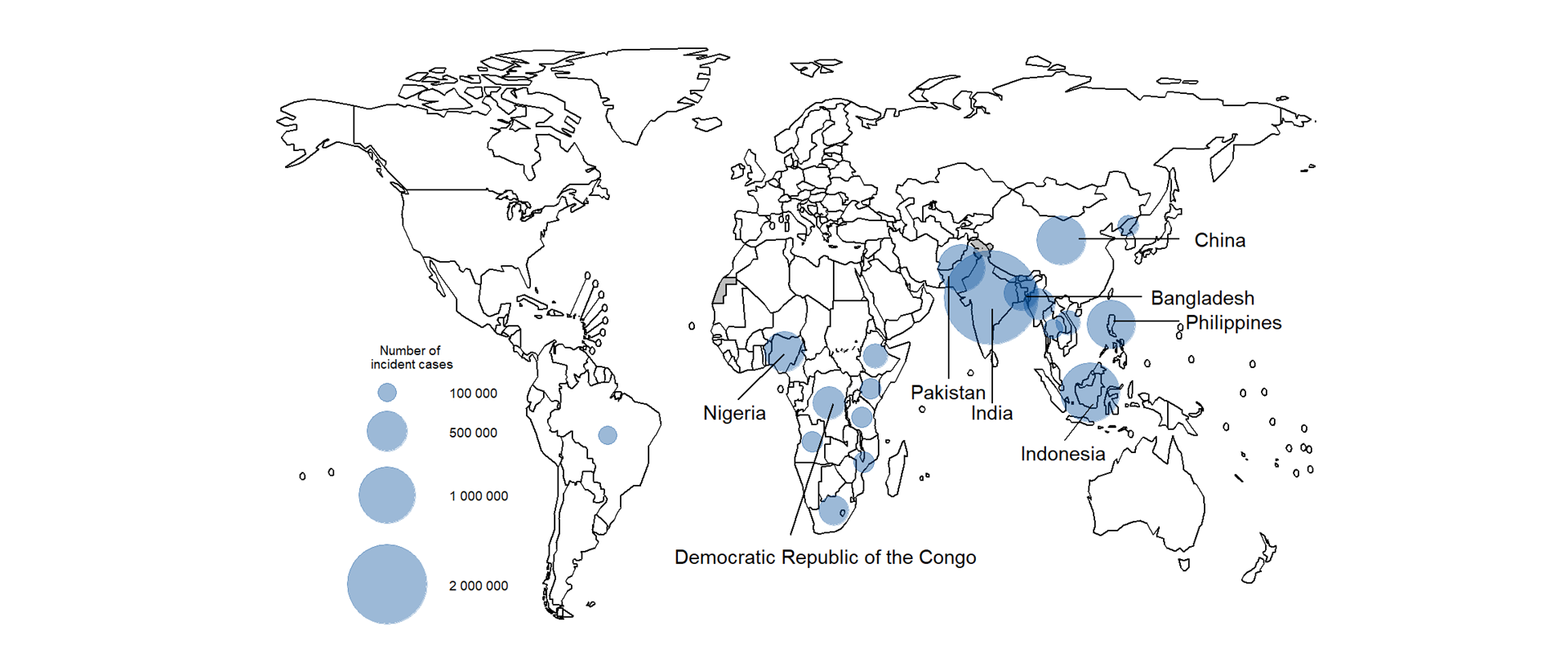
Secondo il Global Tuberculosis Report 2023 dell’OMS, i cinque Paesi che nel 2022 hanno riportato il maggior numero di casi di tubercolosi multiresistente (MDR-TB) sono India, Cina, Russia, Pakistan e Filippine. L’India da sola rappresenta circa il 27% dei nuovi casi MDR-TB globali, seguita da Cina (14%) e Russia (8%) (WHO, 2023). In questi Paesi, la densità abitativa, l’accesso diseguale ai servizi sanitari e l’insufficiente controllo sull’uso degli antibiotici amplificano il rischio di evoluzione verso forme XDR.

Tuttavia, alcuni Paesi hanno adottato strategie di contrasto particolarmente efficaci. Il Perù, ad esempio, è considerato un caso di successo grazie a un programma di sorveglianza avanzato, l’impiego di regimi terapeutici innovativi e un approccio integrato alla gestione dei pazienti resistenti. Anche il Kazakistan ha ottenuto risultati significativi implementando il trattamento corto all-orale per MDR-TB e investendo nella diagnostica molecolare precoce. In Europa, la Lettonia ha ridotto drasticamente l’incidenza grazie a un piano nazionale aggressivo di contenimento e supporto sociale ai pazienti (ECDC, 2023).
Questi esempi mostrano che, sebbene la minaccia della TB-X sia globale, le risposte efficaci sono possibili quando si investe in infrastrutture sanitarie resilienti, accesso equo ai farmaci e diagnosi precoce supportata da tecnologie avanzate. Nonostante i riflettori puntati altrove, la diffusione della tubercolosi resistente è ormai endemica in diversi focolai globali. L’India resta l’epicentro della Tubercolosi X, con oltre 124.000 casi notificati di MDR-TB nel 2022, di cui una porzione crescente presenta profili di resistenza estesa o totale (WHO, 2023). Le regioni urbane densamente popolate – come Mumbai e Delhi – sono particolarmente colpite, aggravate da sovrappopolazione, inquinamento e ritardi diagnostici.
In Russia, in particolare nella Siberia e nell’Estremo Oriente, si sono registrati tassi di resistenza ai farmaci di prima e seconda linea tra i più alti al mondo. Secondo l’ECDC, oltre il 25% dei nuovi casi in alcune aree è classificabile come XDR-TB (ECDC, 2023). In Africa, il Sudafrica è un altro hotspot: nel KwaZulu-Natal, oltre il 4% dei casi trattati presenta resistenza multipla, con mortalità particolarmente elevata tra i pazienti co-infetti da HIV. Le Filippine e il Pakistan mostrano tendenze simili: ceppi pre-XDR circolano nelle periferie urbane e nei campi profughi. In contesti di conflitto, come l’Afghanistan, la Somalia e la regione etiope del Tigray, i servizi di laboratorio e le terapie sono intermittenti, il che facilita la diffusione di ceppi resistenti e non trattati. Il fenomeno si estende anche a popolazioni migranti e rifugiate in Europa e Nord Africa, rendendo la gestione transfrontaliera della TB-X una sfida sanitaria e politica.
Minaccia ibrida e sicurezza nazionale
Il rischio che ceppi totalmente resistenti possano essere trasportati o manipolati in contesti instabili rende la Tubercolosi X una minaccia anche dal punto di vista della biosicurezza. Il CDC e l’ECDC hanno già classificato la TB-X tra gli scenari da preparedness militare. La malattia è considerata un patogeno ad alta priorità nella pianificazione della risposta alle crisi. L’Ucraina, l’Afghanistan e alcune regioni del Sahel sono attualmente zone di alta allerta, dove conflitti armati, migrazioni forzate e sistemi sanitari compromessi creano un terreno fertile per l’espansione di ceppi XDR (ECDC, 2023).
Sebbene la tubercolosi non sia tradizionalmente classificata tra gli agenti biologici di categoria A (come antrace o vaiolo), l’emergere di ceppi XDR ha attirato l’attenzione delle agenzie per la biosicurezza. Secondo i CDC, la tubercolosi rientra nella categoria B degli agenti potenzialmente utilizzabili per bioterrorismo, proprio per la sua trasmissione aerea, la capacità di latenza e la crescente resistenza ai farmaci (CDC, 2023).
La variante XDR-TB, resistente a tutti i principali farmaci antitubercolari, costituisce una minaccia particolarmente seria in scenari di instabilità. Alcuni rapporti dell’ECDC e dell’Organizzazione Mondiale della Sanità hanno segnalato la possibilità che ceppi altamente resistenti possano emergere o diffondersi in contesti di guerra, migrazione forzata o collasso sanitario – ambienti in cui la tracciabilità e la risposta terapeutica risultano minime (ECDC, 2023; WHO, 2023). Non ci sono prove dirette che la Tubercolosi X sia stata sviluppata come arma biologica, ma diversi scenari di preparedness NATO, CDC e WHO la includono tra le minacce “slow pathogen”, cioè agenti patogeni a diffusione lenta ma di alto impatto sociale, economico e psicologico. Il suo utilizzo intenzionale appare improbabile, anche per le difficoltà tecniche nella manipolazione, ma l’effetto destabilizzante di una sua diffusione incontrollata è riconosciuto nei documenti di pianificazione militare e civile.

La Tubercolosi X non conosce confini: i focolai si muovono con le persone. La sua natura silenziosa ma pervasiva rende urgente una sorveglianza epidemiologica coordinata, rafforzando capacità diagnostiche nei punti di ingresso migratorio e garantendo l’accesso ai trattamenti più efficaci nelle aree a rischio.
La Tubercolosi X rappresenta il paradosso perfetto della geopolitica della salute: una minaccia nota, evitabile, ma ignorata perché priva di appeal mediatico e distante dai centri del potere globale. Rilanciare l’impegno su ricerca, accesso equo ai farmaci e rafforzamento dei sistemi di sorveglianza non è solo un dovere morale, ma una necessità strategica. Il mondo ha già imparato – troppo tardi – quanto costi ignorare un patogeno emergente. Questa volta, la minaccia è già qui, sotto gli occhi di tutti.
Abbonati e diventa uno di noi
Se l'articolo che hai appena letto ti è piaciuto, domandati: se non l'avessi letto qui, avrei potuto leggerlo altrove? Se pensi che valga la pena di incoraggiarci e sostenerci, fallo ora.