C’è una guerra silenziosa che si combatte lontano dai riflettori della cronaca internazionale, ma che potrebbe rivelarsi più devastante dei conflitti tradizionali. L’antibiotico-resistenza non è solo una questione medica: è diventata il termometro della fragilità del nostro ordine globale. Mentre diplomatici e strateghi discutono di equilibri di potenza, i batteri resistenti attraversano frontiere, ignorano alleanze e minacciano di riportarci all’era pre-antibiotica.
La guerra in Ucraina, il conflitto israelo-palestinese, la devastazione siriana non sono solo capitoli di cronaca internazionale: sono acceleratori involontari di una minaccia sanitaria che rischia di travolgere il sistema sanitario mondiale. La geopolitica, con le sue logiche di potere e le sue fratture, sta infatti alimentando quella che molti esperti considerano una delle più gravi emergenze sanitarie del secolo. Il paradosso è evidente: mentre la comunità internazionale investe miliardi in armamenti e sistemi di difesa tradizionali, sottovaluta una minaccia che potrebbe rendere inutili gli ospedali più moderni e vanificare decenni di progressi medici.

La guerra invisibile che minaccia l’ordine globale
L’analisi delle dinamiche che collegano instabilità politica e diffusione dell’antibiotico-resistenza rivela un meccanismo perverso che trasforma ogni crisi umanitaria in un laboratorio naturale per la proliferazione di superbatteri.
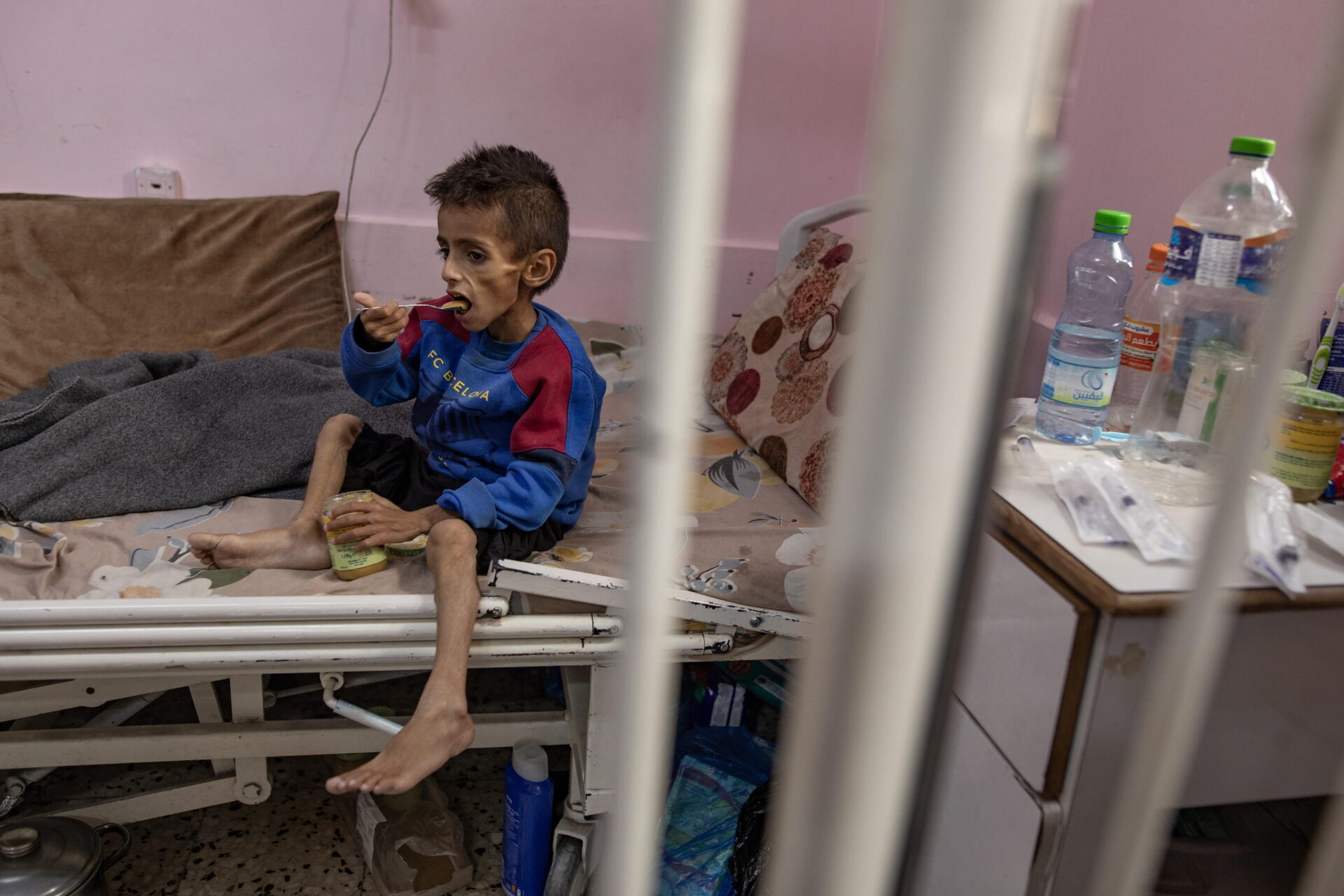
I conflitti armati non si limitano a distruggere vite umane e infrastrutture: creano le condizioni ideali per accelerare l’evoluzione della resistenza antimicrobica. Negli ospedali bombardati di Aleppo, nelle cliniche danneggiate di Gaza, nei centri medici ucraini colpiti dai missili, si consuma una tragedia nella tragedia. La distruzione delle infrastrutture sanitarie non elimina solo la capacità di curare: interrompe i protocolli di controllo delle infezioni, compromette la conservazione dei farmaci e rende impossibile il monitoraggio epidemiologico.
È qui che i batteri resistenti trovano il loro habitat ideale, privi di qualsiasi forma di controllo o sorveglianza. Quando ospedali, cliniche e laboratori vengono danneggiati o distrutti, l’accesso ai servizi di base come acqua potabile, igiene e vaccinazioni si interrompe bruscamente. Questa interruzione favorisce la diffusione di infezioni e rende più difficile il controllo delle malattie, aumentando drasticamente la pressione degli antibiotici e, di conseguenza, il rischio di selezione di ceppi resistenti.
I milioni di sfollati che attraversano l’Europa orientale, i rifugiati siriani ammassati nei campi, le popolazioni palestinesi costrette a spostarsi continuamente rappresentano un fenomeno che va oltre la tragedia umanitaria. Ogni movimento di massa diventa un vettore potenziale di diffusione epidemiologica. Le condizioni di sovraffollamento in cui vivono queste popolazioni, unite alla scarsa igiene e all’accesso limitato alle cure, creano un ambiente in cui le infezioni si diffondono rapidamente e vengono spesso trattate in modo empirico, anche con antibiotici non appropriati.

L’esempio ucraino è emblematico: la guerra ha portato a un aumento documentato dei casi di resistenza antimicrobica, prolungando i ricoveri e aumentando la morbilità. L’impatto si è esteso anche ai sistemi sanitari dei Paesi vicini che accolgono rifugiati, dimostrando come la crisi sanitaria travalichi i confini del conflitto originario.
La globalizzazione farmaceutica ha creato un paradosso strategico che sfugge alla maggior parte degli analisti geopolitici. Mentre la ricerca si concentra nei laboratori occidentali, la produzione si è spostata massicciamente in Asia. Cina e India controllano oggi la maggior parte della produzione mondiale di principi attivi per antibiotici, trasformando ogni tensione diplomatica in un potenziale rischio sanitario. Questa concentrazione geografica non è frutto del caso, ma il risultato di decenni di delocalizzazione guidata dalla logica del profitto a breve termine.
Le aziende farmaceutiche occidentali hanno trasferito la produzione dove i costi erano più bassi, senza considerare le implicazioni strategiche di questa scelta. Oggi ci ritroviamo con una dipendenza che trasforma ogni crisi commerciale, ogni blocco doganale, ogni controversia sui brevetti in una minaccia esistenziale per la sicurezza sanitaria europea.
L’interruzione delle catene di approvvigionamento durante i conflitti geopolitici può bloccare o rallentare la produzione, l’importazione e la distribuzione di antibiotici e dei loro principi attivi. I paesi che dipendono da fornitori esteri si trovano esposti a carenze di farmaci essenziali, con conseguente razionamento o uso improprio degli antibiotici disponibili. La pandemia Covid-19 ci ha già mostrato quanto fragili siano queste catene globali: in un contesto di crescenti tensioni geopolitiche, la vulnerabilità si moltiplica.

L’accesso agli antibiotici e l’ombra dei superbatteri
L’accesso agli antibiotici sta diventando, volenti o nolenti, uno strumento di soft power. Chi controlla la produzione detiene una leva di pressione formidabile. Non è fantapolitica: è la nuova realtà di un mondo in cui la salute pubblica e gli equilibri di potere si intrecciano in modo sempre più indissolubile.
La resistenza agli antibiotici non è democratica: colpisce di più chi ha meno risorse per difendersi. Il contrasto tra Global North e Global South in questo campo è emblematico delle contraddizioni del nostro tempo, e rivela come le disuguaglianze economiche si trasformino in disuguaglianze esistenziali.
Mentre i Paesi ricchi investono miliardi nella ricerca di nuovi farmaci, quelli poveri non riescono nemmeno a garantire l’accesso all’acqua potabile e ai servizi igienici di base. I laboratori di Boston, Zurigo e Copenhagen sviluppano antibiotici sempre più sofisticati, ma questi farmaci difficilmente arriveranno nei villaggi del Bangladesh o nelle favelas brasiliane.
Il modello economico dell’innovazione farmaceutica, basato sui brevetti e sui mercati solvibili, crea un sistema a due velocità che alimenta le disuguaglianze sanitarie globali. L’ironia tragica è che i paesi del Sud, esclusi dall’accesso ai farmaci più avanzati, diventano i serbatoi naturali della resistenza. I batteri che sviluppano resistenza nelle periferie del mondo non restano confinati: viaggiano, si diffondono, tornano a minacciare anche i paesi che credevano di essere al sicuro grazie alla loro ricchezza tecnologica. È una profezia che si autoavvera, dove l’esclusione sanitaria di alcuni finisce per minacciare la sicurezza di tutti.
Durante i conflitti, l’interruzione delle campagne di prevenzione amplifica questo divario. Le crisi impediscono lo svolgimento di programmi di vaccinazione, monitoraggio e prevenzione delle infezioni. La mancanza di prevenzione porta a un aumento delle infezioni che richiedono trattamenti antibiotici, incrementando il rischio di resistenza proprio nelle popolazioni già più vulnerabili.

Il banco di prova delle sfide globali
Sanzioni economiche, restrizioni commerciali, rivalità tecnologiche: ogni barriera politica diventa un ostacolo alla ricerca sanitaria. Quando la Cina e gli Stati Uniti si scontrano sul commercio, quando l’Europa e la Russia interrompono i rapporti scientifici, quando il Medio Oriente si frammenta in blocchi contrapposti, anche la lotta contro l’antibiotico-resistenza ne paga il prezzo.
La resistenza agli antibiotici è il banco di prova della nostra capacità di gestire le sfide globali del XXI secolo. Come il cambiamento climatico, è un problema che trascende i confini nazionali e richiede soluzioni cooperative. A differenza del clima, però, i suoi effetti si manifestano in tempi molto più rapidi e con conseguenze immediatamente letali.
La partita si gioca su più tavoli: quello scientifico, dove serve accelerare la ricerca; quello economico, dove bisogna ripensare i modelli di innovazione; quello politico, dove occorre ricostruire fiducia e cooperazione. Ma soprattutto si gioca sul terreno della consapevolezza pubblica. L’antibiotico-resistenza non può rimanere una preoccupazione da specialisti: deve diventare un tema centrale del dibattito politico e dell’azione di governo. La storia ci insegna che le grandi crisi possono essere anche opportunità di trasformazione. La pandemia Covid-19 ha dimostrato che, quando la minaccia è percepita come esistenziale, l’umanità sa mobilitare risorse straordinarie e superare divisioni apparentemente insormontabili. La speranza è che non serva attendere una catastrofe sanitaria globale per prendere sul serio la minaccia dell’antibiotico-resistenza.
Il tempo stringe, e i batteri non aspettano le nostre discussioni diplomatiche. La vera questione non è se riusciremo ad affrontare questa sfida, ma se avremo la lucidità politica per farlo prima che sia troppo tardi. In un mondo sempre più frammentato e conflittuale, la lotta contro l’antibiotico-resistenza potrebbe diventare l’ultimo terreno di cooperazione internazionale efficace. O l’ennesima occasione perduta.
Abbonati e diventa uno di noi
Se l'articolo che hai appena letto ti è piaciuto, domandati: se non l'avessi letto qui, avrei potuto leggerlo altrove? Se pensi che valga la pena di incoraggiarci e sostenerci, fallo ora.